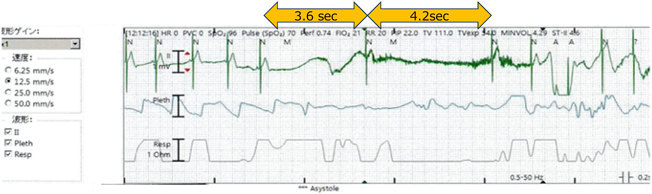
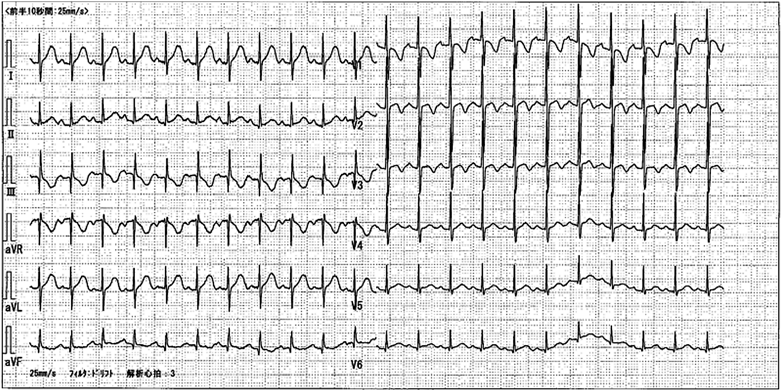
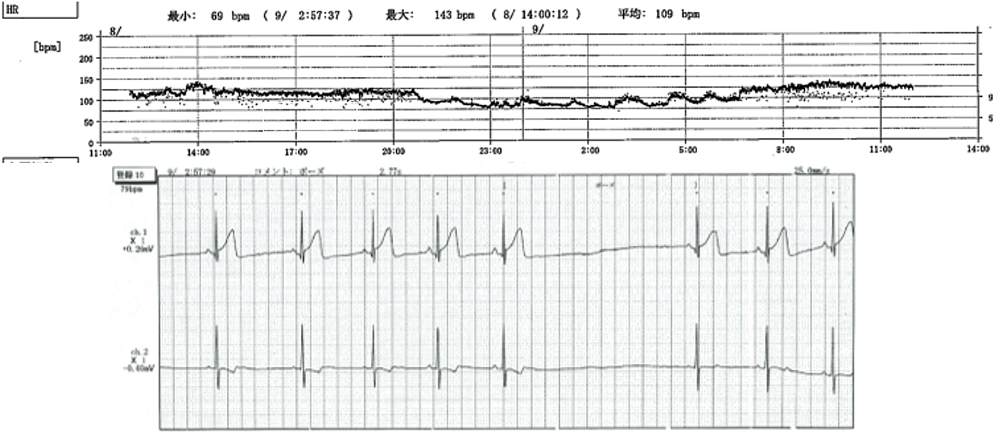
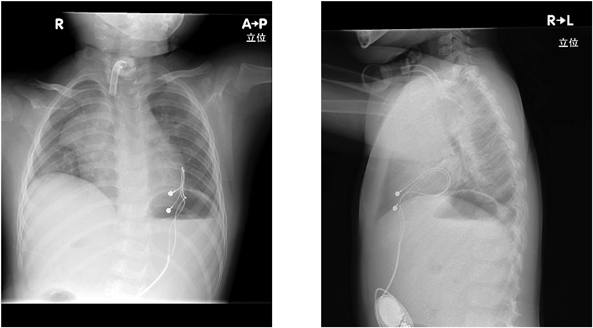
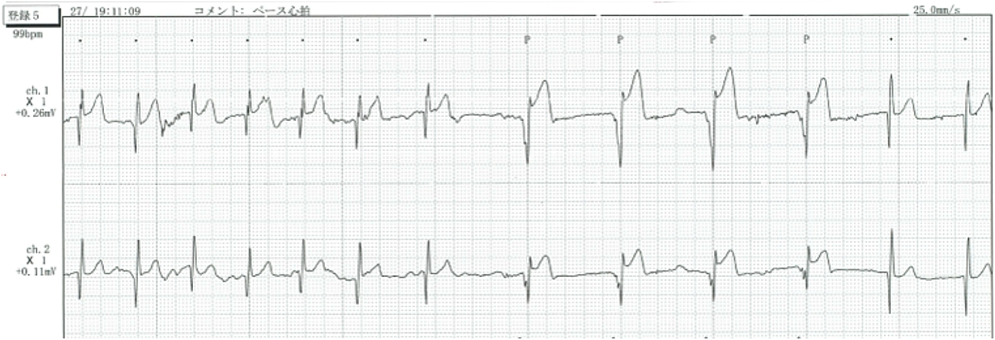
失神を繰り返し,ペースメーカを植え込んだ先天性中枢性低換気症候群の1例Congenital Central Hypoventilation Syndrome with Recurrent Syncope Requiring Pacemaker Implantation: A Case Report
1 魚沼基幹病院 小児科Department of Pediatrics, Uonuma Kikan Hospital ◇ Niigata, Japan
2 新潟大学医歯学総合病院 小児科Department of Pediatrics, Niigata University Medical & Dental Hospital ◇ Niigata, Japan
3 長岡赤十字病院 小児科Department of Pediatrics, Nagaoka Red Cross Hospital ◇ Niigata, Japan
4 新潟大学医歯学総合病院 心臓血管外科Department of Cardiovascular Surgery, Niigata University Medical & Dental Hospital ◇ Niigata, Japan
5 新潟大学医歯学総合病院 魚沼地域医療教育センターUonuma Institute of Community Medicine, Niigata University Medical and Dental Hospital ◇ Niigata, Japan